Artroskopie
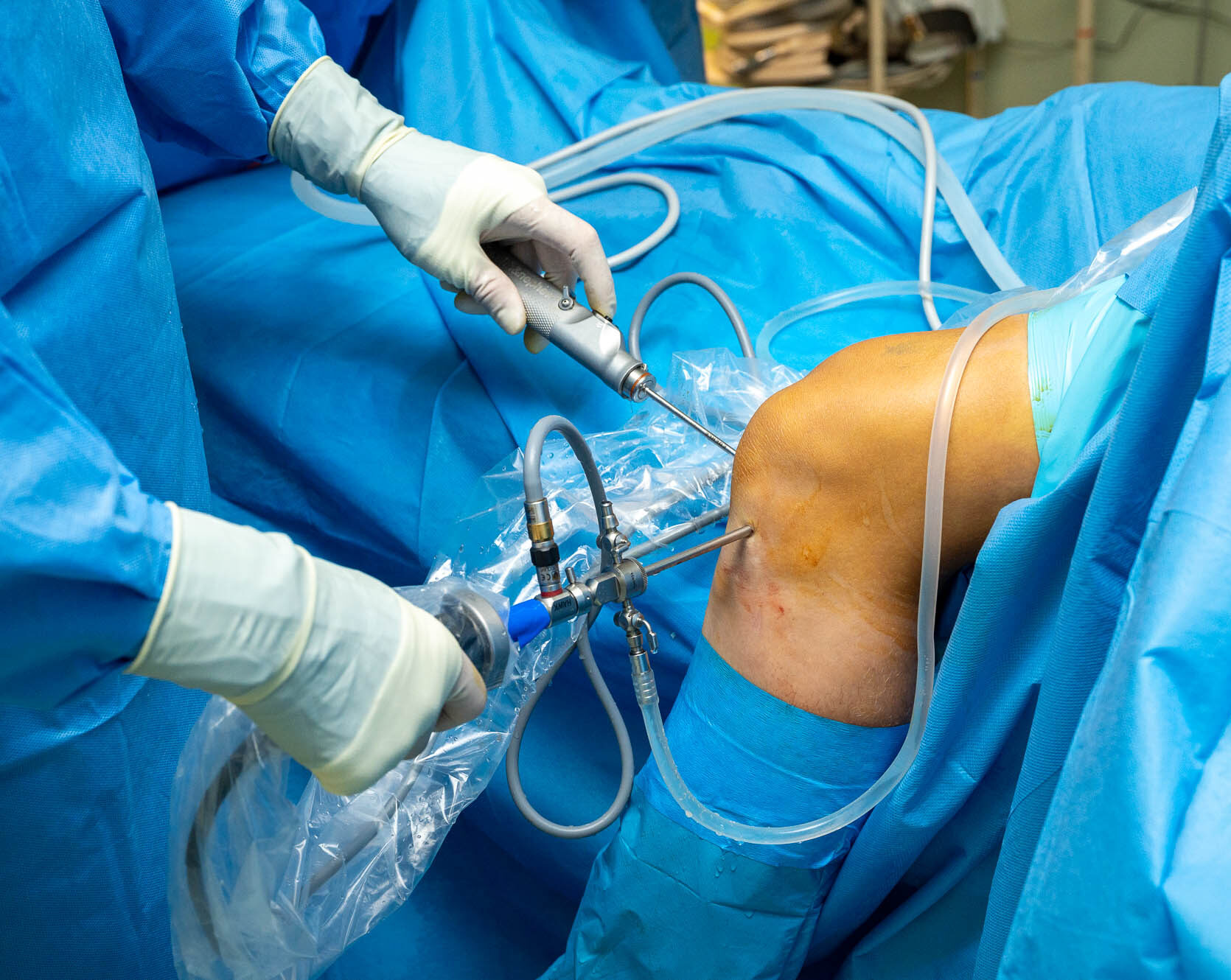
Artroskopie je diagnostická a léčebná metoda, při které využíváme endoskopickou kameru napojenou na zdroj světla.
Artroskop i nástroje jsou do kloubu zavedeny nejčastěji ze dvou samostatných drobných řezů (do 10 mm). Obraz je přenášen na monitor, který stojí vedle operačního stolu. Pro zpřehlednění je kloub naplněn fyziologickým roztokem, přiváděným do kloubu speciální pumpou. Poškozené tkáně jsou ošetřovány nástroji přizpůsobenými na práci v zúženém prostoru kloubních štěrbin.
Operace je zcela bezbolestná a je prováděna ve spinální nebo celkové anestesii.
Jak probíhá zákrok
Průběh operace
Pacient s indikací artroskopické operace musí nejprve absolvovat komplexní interní vyšetření. V den operace je následně podroben ještě anesteziologickému předoperačnímu vyšetření.
Následuje bezbolestný zákrok prováděný v anestezii. Obvyklá délka je max. 60 minut. Pak je pacient uložen na lůžko a několik hodin sledován. Obvyklá délka hospitalizace je 6–8 hodin. Složité rekonstrukční výkony (náhrada předního zkříženého vazu) vyžadují několikadenní hospitalizaci.
Výhody artroskopie
Obrovskou výhodou artroskopie je, že se zákroky provádějí z drobných otvorů (incizí) pronikajících do kloubní dutiny. Artroskopická operace znamená pro pacienta mnohem šetrnější zásah do tkáně v porovnání s klasickou operací. S šetrností zákroku souvisí menší bolestivost a mnohem rychlejší hojení. Kratší pracovní neschopnost a rychlejší návrat do života, práce a sportovních aktivit.
Hospitalizace a následná péče
Většinou je pacient hospitalizován jeden den před operací. Po operaci pacienty kontrolujeme při ambulantních návštěvách v nemocnici blízko jeho bydliště. U pacientů ze vzdálenějších regionů doporučíme postup pooperační péče pro místního ambulantního specialistu.
Charakter kloubu a typ výkonu též obvykle vyžaduje v různé míře pooperační rehabilitaci. Tuto doporučujeme a rozepisujeme v rámci ambulantních kontrol nebo v případě potřeby doporučíme pacientovi rehabilitaci za hospitalizace. Důraz klademe na prevenci komplikací.
Artroskopie kolenního kloubu
Nejčastější indikací pro artroskopii kolenního kloubu je podezření na poškození menisků, chrupavek či vnitřních vazů.
Menisky kolenního kloubu mají podkovovitý tvar a kopírují obvod kolenního kloubu. Na řezu mají tvar klínu s bazí při kloubním pouzdru. Jsou tvořeny chrupavkou a mají význam pro rovnoměrné rozložení tlakových sil při zátěži kloubu. Jejich poškození se projevuje lokalizovanou bolestivostí v oblasti kloubní štěrbiny, někdy jejich roztržení způsobí omezení rozsahu pohybu (blokádu). Ošetření spočívá v odstřižení utrženého fragmentu menisku a zahlazení jeho zdravé části. Ve vybraných případech je možné přišití utržené části menisku k jeho neporušenému zbytku.
Poškození chrupavek kloubních ploch může mít za následek bolestivost či výpotky. Povrchové poškození řešíme zahlazením chrupavky speciální frézou. Pro velké defekty jsou vypracovány složitější léčebné postupy.
Poškození vnitřních vazů kolenního kloubu
Samostatné onemocnění je poškození vnitřních vazů kolenního kloubu. Nejčastěji se jedná o defekt tzv. předního zkříženého vazu.
Projevuje se pocitem nestability při sportu či běžných denních aktivitách, občas je nestabilita provázena výpotky a bolestivosti při určitých pohybech.
Poškozený vaz nahrazujeme nejčastěji vlastní tkání pacienta. Jedná se štěp, který odebíráme ze šlach ohýbačů kolenního kloubu nebo z části vazu, který se napíná mezi čéškou a holenní kostí. V některých případech používáme cizí štěp z tkáňové banky.
Poranění chrupavky kolenního kloubu
Jak napsal jeden význačný lékař: „chrupavka je ve svém utrpení němá“ – nemá totiž nervová zakončení a proto poranění chrupavky nebolí. Bolest se dostaví až tehdy, kdy drobné kousíčky chrupavky podráždí kloubní výstelku tak, že se otevřou drobné cévky, vytvoří se výpotek a koleno začne bolet.
Dalším důvodem bolestivosti je snížená mechanická pevnost chrupavky a s ní spojená bolestivost subchondrální kosti (kostní tkáně uložené bezprostředně pod chrupavkou).
Poškození chrupavky dělíme na IV stupně.
- Změknutí
- Povrchové rozvláknění a trhliny
- Hlubší trhliny a ulcerace
- Hluboký defekt na subchondrální kost
Jednou z možností léčby poranění chrupavky jsou tzv. mikrofraktury dle Pridieho nebo Steadmana. V počátcích jsou pokusy o náhradu chrupavky buď naklonováním vlastních buněk nebo buněk organizmů člověku geneticky podobných. Další možností je aplikace tzv. scaffold, tj. látky , která indukuje chondrogenezi přímo do kloubu. Jednou z těchto látek je i Hyalofast firmy ARNIKA z USA.
Mediopatelární plika
Pozůstatek embryonáního vývoje kolenního kloubu, který se vyvíjí ze tří váčků. Může mít různou podobu – od drobné řasy po silný vazivový pruh. Sama o sobě nedělá problémy. Ty nastanou teprve tehdy, když se nějakým způsobem poraní – tehdy hovoříme o syndromu. Pacienti cítí lupání, otok, bolestivost. Léčba je zprvu konzervativní:
- Taping
- Fixace
- Kryto terapie
Při opakovaných potížích pomůže artroskopické odstranění pliky.
Patellární syndrom
Přesná etiologie tohoto syndromu není známá. Nejvíce se však příčina vzniku syndromu připisuje zvětšení Q úhlu.
Jedná se o průsečík přímek ze spina iliaca anterior superior přes střed pately a přímky vedené z tuberositas tibie přes střed pately osou femoru . Úhel větší než 20 stupňů způsobuje při aktivaci m. quadriceps femoris tah pately laterálním směrem a tím vznik hyperprese pately na laterální kondyl femuru.
(Anterior knee pain) syndrom může postihnout osoby každého věku, ale častěji adolescenty nebo mladé sportovce. Další velkou skupinou postižených jsou ženy středního věku, často s mírnou nebo větší nadváhou. Bolest začíná například po jednorázovém přetížení kolenního kloubu. Pacient přichází obvykle s bolestí pod patelou, která se objevuje převážně při chůzi ze schodů, z kopce, při dřepu nebo při dlouhodobé flexi v kolenním kloubu (cestování autem).
Někdy jsou bolesti výraznější při chůzi do kopce a do schodů. Je to dáno tím, že zde je 3x větší zatížení femoropatellárního kloubu.
Závěrem tak klinický stav pacienta může vypadat takto:
- Bolest vychází pouze z kolenního kloubu, nikoli z kyčle či bederní oblasti.
- Nejsou poškozeny nebo uvolněny zkřížené a kolaterální vazy.
- Fyziologická hybnost tibiofemorálního kloubu.
- Nejsou poškozeny menisky.
Léčení spočívá v intraartikulární injekci, krátkodobé fixaci, kinesiotapingu . Indikována je rehabilitace, avšak nejlépe až po přesném stanovení diagnozy .Vhodné je například selektivní posilování čtyřhlavého svalu stehenního.
Při výrazných potížích nezbývá než provést artroskopii s ošetřením poškozené chrupavky.
K doléčení volíme opět nitrokloubní aplikaci preparátů obsahujících hyaluronovou kyselinu nebo PRP.
Artroskopie ramenního kloubu
I v oblasti ramene lze pomocí artroskopu provádět různé vyšetřovací a léčebné úkony. Artroskopie ramene je dnes již plně etablovanou technikou, schopnou upřesnit diagnostiku onemocnění ramenního kloubu a v mnoha případech i efektivně zasáhnout léčebně. Operujeme pacienta v polosedě či na boku, obvykle ze dvou malých ranek na rameni, případně ještě z jednoho vstupu pod akromionem laterálně.
Nejčastější indikace k artroskopii ramene:
- stabilizace ramene = přišití odtržené chrupavky zpět na jamku kloubu
- vyjmutí volných tělísek („myšek“) z kloubu
- ošetřování poraněných chrupavek a vazů
- rekonstrukce poraněných svalů
- ošetřování zbujelé výstelky při zánětu, zavádění drénů při infekci
- odstranění podrážděné výchlipky (subakromiální bursy) a uvolnění prostoru v oblasti pod nadpažkem
Ošetřování poraněných chrupavek a svalů
Poranění bývají způsobena úrazem, jednorázovým či menším, ale opakovaným poraněním ramene při sportovních nebo pracovních aktivitách. V případě chrupavek je znovuobnovení kvalitního kloubního povrchu bohužel stále ještě plně nedosažitelné. U poranění úponových šlach svalů, nutných pro správnou funkci kloubu, tzv. svalů „rotátorové manžety“ máme různé možnosti reparace artroskopickou či otevřenou cestou v závislosti na typu poškození.
Bursitis subacromialis
Jedná se o velmi časté onemocnění ramenního kloubu. Bursitida je zánět tíhového váčku (bursy). Tyto váčky se nacházejí mezi svaly nebo v oblasti kloubů. Mají za úkol lubrikovat a odlehčovat tření mezi kostmi, šlachami a úpony svalů v blízkosti kloubů a napomáhají tak jejich pohybu. K bursitidě dojde, pokud se tento váček zanítí a jakýkoliv pohyb kloubu se stává bolestivým. Příčin tohoto onemocnění je několik:
- úraz při sportu
- při pád z kola
- pád na lyžích a mnoho dalších
- opakovaná zátěž kloubu při činnosti spojené se zvedáním břemen nad hlavu nebo do úrovně ramen
Další příčinou mohou být změny v oblasti ramenního kloubu po 40. roce věku, tvorba narůstků na spodní ploše nadpažku a rozvolnění rotátorové manžety a snížená kvality tkáně manžety.
Tu tvoří celkem 5 krátkých svalů, které vlastně startují pohyb v rameni a které jsou v průběhu života velmi namáhány.
Léčba
Léčba je zprvu konzervativní. Úlevu může přinést obstřik burzy a ramene kortikoidem s lokálním anestetikem, krátkodobá fixace ramene a rehabilitace. Obávanou komplikací tohoto onemocnění je ztuhnutí ramene spojené s prudkou hlavně noční bolestivostí, tzv. zmrzlé rameno.
Pokud se potíže vracejí, rameno bolí zvláště v noci , jsme někdy nuceni poškozenou a změněnou tkáň subakromiální burzy odstranit artroskopicky.
Mechanické zúžení subakromiálního prostoru se rozšíří pomocí speciálního nástroje (shaveru), který tkáň brousí a zároveň odsává (subakromiální dekomprese). Kloub je při operaci vypláchnut, což přispívá k hojení. Zánětlivé faktory, zbytky tkáně, které kloub dráždí, jsou odstraněny.
Po operaci často následuje rehabilitace.
Stabilizace ramene
Jde o operace, které byly v dřívější době prováděny otevřenou cestou s nutností rozsáhlého operačního přístupu a poměrně velkého zásahu do tkání (svalů, vazů i skeletu) ramene. Dnes s pomocí artroskopu, speciálních nástrojů a implantátů lze tento výkon provést „zavřeně“ s minimálním poškozením těchto struktur tak, že cíleně zasahujeme na tkáni, kterou je třeba opravit.
Vyjmutí „myšek“ z ramene
Jde o tělíska různé velikosti a původu (chrupavky, výstelka, kostní úlomek, částečka z vazu…), které v rameni volně putují a působí tak potíže při fungování kloubu. Při artroskopii lze tato tělíska vyjmout.
Stabilizace ramenního /GH/ kloubu
Luxace GH kloubu je relativně časté poranění ramenního pletence. Ve většině případů jde o tzv. dolní přední luxaci. V minulosti i nyní se řeší repozicí, kterou je nutné provést velmi šetrně, popřípadě i v krátkodobé celkové anestezii.
Jen při dobře relaxovaných svalech ramenního pletence a šetrné manipulaci nedojde při repozici k dalšímu poranění kloubu, především poranění kloubního povrchu – abrazi chrupavky až osteochondrální zlomenině, luxaci šlachy bicepsu, poranění rotátorové manžety apod. Následná fixace, většinou podle Desaulta, ve vnitřní rotaci paže a flexi v lokti je závislá na věku a také počtu recidiv, od minimální doby 1 týdne u starších pacientů po 6 týdnů u pacientů mladších.
Nejčastější komplikací jsou následné recidivy luxací příslušného kloubu. Počet recidiv je přímo závislý na věku pacienta. Směrem k vyššímu věku se procento recidiv po 1. traumatické luxaci GH kloubu snižuje. Při každé luxaci se může zvýraznit postižení glenohumerálního kloubu ve smyslu Bankartovy léze (poškození přední dolní části glenoidální jamky), Hill Sachsovy léze (defekt na zadní straně hlavice pažní kosti), poškození kloubního pouzdra a tak snazší další luxace i při menším podnětu. Velkou vzácností nejsou ani luxace při relaxovaných svalech ve spánku. V důsledku těchto recidiv výrazně rychle progreduje celkové opotřebení kloubu, končící jeho degenerací. Bolesti jsou zátěžové i klidové a zvyšují diskomfort a omezení pacientů.
S vývojem artroskopické techniky a s dalšími poznatky o strukturách kloubu dnes již provádíme stabilizace kloubu miniinvazivně. Po získání zkušeností s artroskopickou operativou ramenních kloubů jsme začali také s artroskopickými stabilizacemi recidivujících luxací ramenního kloubu. V současné době používáme fixační implantáty ve tvaru kotviček, jejichž zavedení je rychlé a relativně snadné. Zavádějí se do přední hrany glenoidální jamky. V těchto skobičkách jsou protaženy stehy, kterými se přitahuje odtržené kloubní pouzdro, popřípadě labrum glenoidale (podílí se na úpravě tvaru glenoidální jamky tvaru hlavice pažní kosti, podobně jako meniskus v koleni) k hraně glenoidální jamky. Tím se vypíná kloubní pouzdro do původního tvaru a napětí především pomocí vypínaných glenohumerálních vazů, které jsou součástí předního kloubního pouzdra. Používaná tkáň musí být předem upravena tak, aby došlo k jejímu zhojení. Tedy okraje jamky i kloubní pouzdro musí být okrvaveny. Díky tomu se vytvoří dobrá vazivová tkáň, která umožní zahojení přitaženého kloubního pouzdra ke kostěnému okraji kloubní jamky. Většinou použijeme 2-3 kotvičky se třemi a více vstřebatelnými (PDS) nebo i nevstřebatelnými stehy.
V pooperačním období je kloub stabilizován v Desaultově fixačním obvazu, ve vnitřní rotaci paže a flexi v lokti. Tím umožníme zhojení přitažené tkáně, které trvá 6 týdnů. Již od 4. týdne však umožňujeme šetrné cvičení v sagitální rovině. Po 6 týdnech pacienti plně rozcvičovali ramenní kloub, již bez fixace paže, zpočátku pouze v sagitální rovině, od 8 týdne i abdukci paže. Plný rozsah pohybu měli pacienti mezi 10 – 12 týdny od operace, včetně zevní rotace.
Zahlazení poškozených tkání
Rameno je kloub s největším rozsahem pohybu v těle a proto v něm dochází k velkému namáhání stabilizatorů (pasivní – skelet, vazy a chrupavky napomáhající udržet kloub „pohromadě“ v každé fázi pohybu a zátěže, aktivní – svaly rotátorové manžety a šlacha dlouhé hlavy dvouhlavého svalu pažního). Dle typu poškození, pokud není toto určeno k reparaci (viz stabilizace ramene), se provádí zarovnání potrhaných tkání mechanickou frézkou (shaver), eventuálně „odpaření“ poškozených tkání radiofrekvenčně (vaper).
Ošetření zbujelé výstelky při zánětech kloubu
Zde je nutno rozlišit typ zánětu a podle toho pak i typ operačního výkonu. Pokud jde o zánět způsobený infektem (septický zánět), pak je třeba nejprve a co nejrychleji vyhubit bakterii způsobující zánět. K tomu slouží celá řada opatření (antibiotika, znehybnění ramene, sledování laboratorních parametrů…). Při artroskopii pak zavedení „proplachové laváže“ tedy dvou trubiček do ramene a vyplachování kloubu sterilním roztokem, čímž se bakterie z kloubu vymývá. Pokud jde o aseptický zánět (zánět nezpůsobený mikroorganismem), je přístup jiný a ke zklidnění kloubu většinou používáme neoperačních (konzervativních) metod = chlazení, protizánětlivé léky místně i celkově (tablety, čípky, injekce), podle příčiny zánětu i další možnosti léčby. Zde v některých případech lze využít i artroskopie ramene a to k odstranění zmnožené výstelky (shaver, vaper), dále je možno při artroskopii odebrat část takto postižené tkáně a odeslat ke speciálním vyšetřením, čímž pak lze upřesnit příčinu onemocnění.
Odstranění subakromiální bursy a uvolnění prostoru pod nadpažkem
Operace se provádí artroskopem či otevřenou cestou, kdy s pomocí shaveru či vaperu odstraníme poškozenou výchlipku (váček) v oblasti nad samotným kloubem a zároveň zvětšíme prostor v dané oblasti odstraněním části nadpažku. Tím dochází k uvolnění pohybu v kloubu samotném.
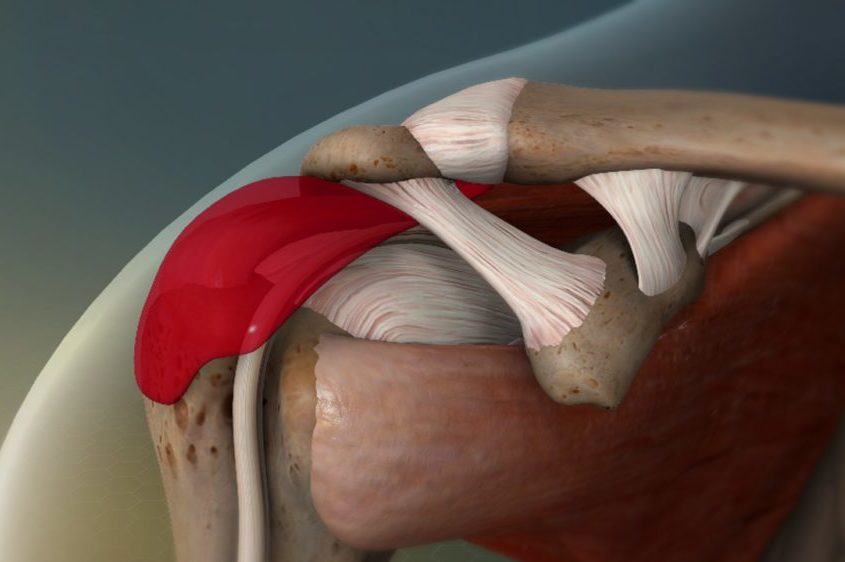
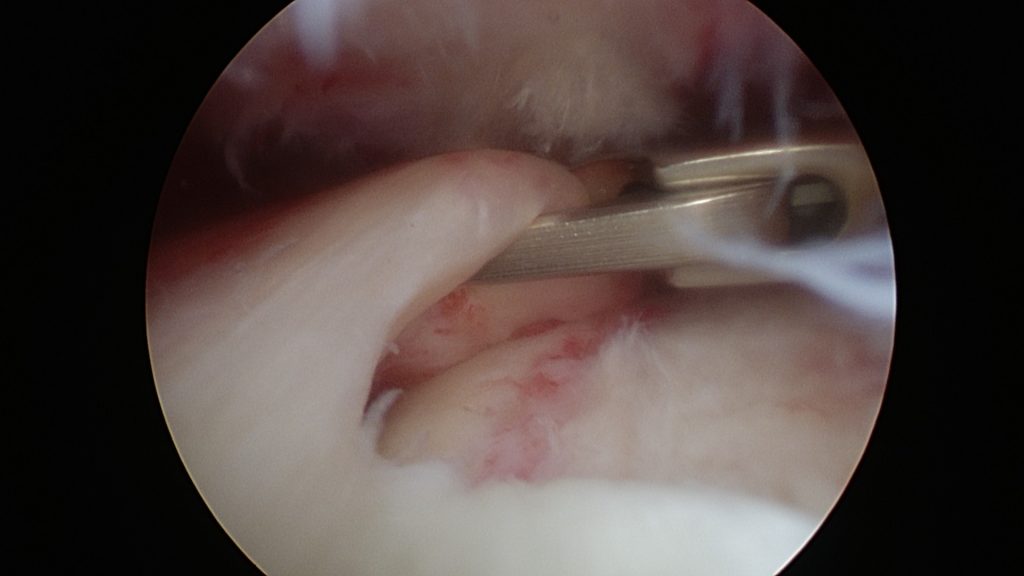
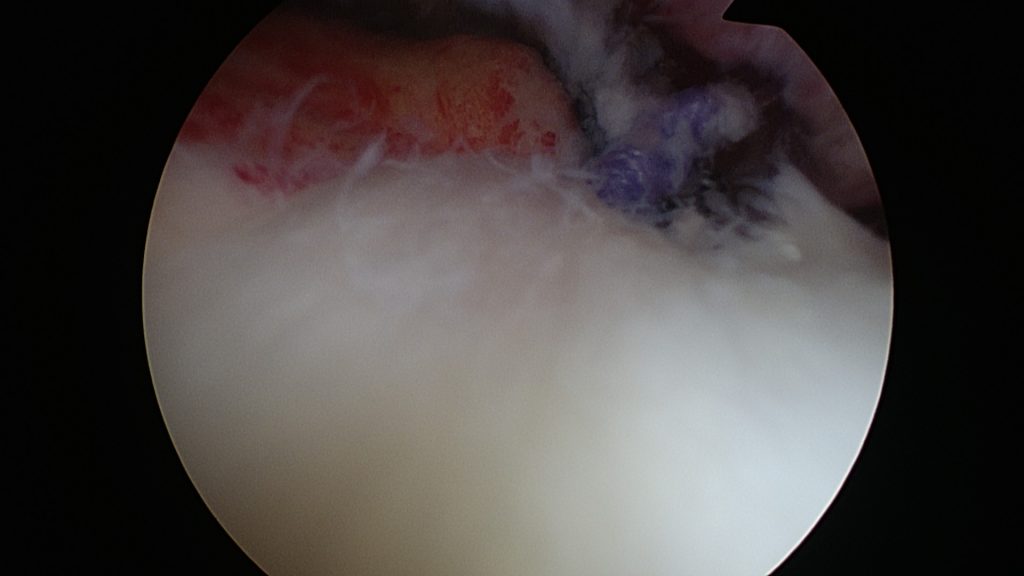
Poranění rotátorové manžety
Poranění vzniká pádem na rameno, prudkým švihem (tenis, golf). Rameno při zdvihu bolí, je omezená schopnost zdvihnout paži vlastní silou nad 60 stupňů, případně oslabení síly zdvihu. Rameno vykazuje noční a ponámahovou bolestivost.
Velmi často bývá poranění rotátorové manžety nesprávně diagnostikováno a tím pádem i léčeno. Je třeba velmi pozorně odebrat anamnezu a pečlivě pacienta klinicky i opakovaně vyšetřit.
Diagnostika:
- RTG (k vyloučení vytržení úponu svalu i s kostním fragmentem)
- ultrazvuk (prokáže rozsah trhliny v manžetě, velikost rozestupu konců manžety, prokrvácení prostoru pod klíční kostí)
- klinické testy + vyšetření lékařem
Terapie:
- částečné trhliny – ortéza, klid 4 a více týdnů, NSA tablety i masti
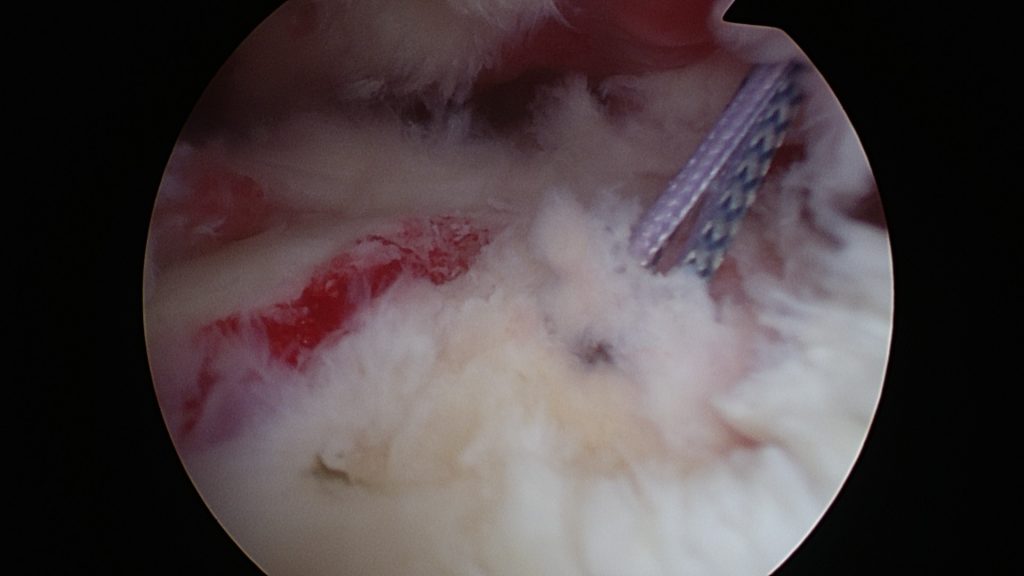
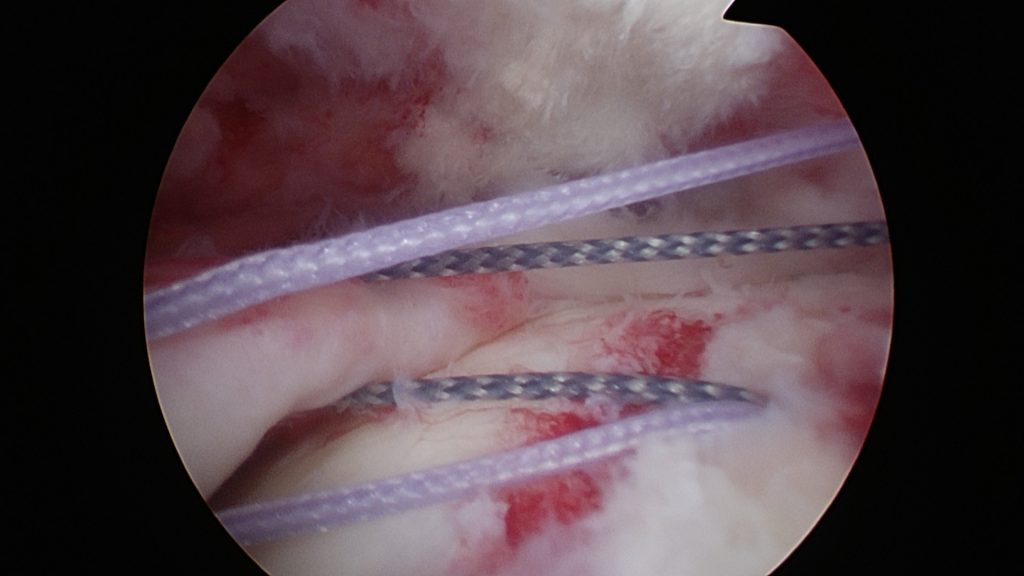
- kompletní trhlina do 2 cm – artroskopické ošetření
- masivní trhliny nad 2 cm – otevřená operace (reinzerce úponu), příp. plastika defektu např. částí deltového svalu dle Apoila

Entezopatie – onemocnění šlach z přetížení
Svaly a šlachy jsou anatomickými strukturami pojivové tkáně, které zajišťují lokomoci a vzpřímenou polohu člověka jejich napojením na kostní skelet těla. Funkcí šlachy je přenos svalové síly na páku kosti, absorbovat náhlý náraz a limitovat poškození svalu jeho přetížením.
Při opakovaném přetěžování oblasti šlachového úponu dochází k fragmentaci kalcifikované chrupavčité zóny, vzniku nekróz a tukové degenerace. Následně dochází k proliferaci fobroblastů a novotvorbě lamelární kosti ze subchondrální spongiózy. Tato kostní novotvorba, jakožto projev reparace a regenerace poškozeného úponu, se projevuje tvorbou osteofytů, které jsou patrny na RTG snímku. Hlavními faktory podílejícími se na vzniku entezopatií jsou nedoléčená traumata šlachových úponů, chronické přetěžování entezis a opakovaná mikrotraumatizace úponu šlachy. V dětském věku na podkladě iniciální entezopatie určitých fyzárních oblastí vznikají aseptické kostní nekrózy, např. M.Osgood-Schlatter či M.Haglund-Sever.
V klinickém obraze dominuje bolest v určité zóně šlachového úponu a dále jeho okolí s následným omezením hybnosti postižené svalové skupiny, otok a zduření šlachy či jejího úponu a bolestivost s irradiací do okolní tkáně. Bolest je zpočátku pouze při námaze určité svalové skupiny, později při přechodu do chronicity je bolest i klidová a otoky výrazné, často provázené i hyperemickými kožními projevy.
Základem terapie je vyloučení dalšího přetěžování příslušné svalové skupiny, nezřídka sádrová imobilizace. Většinou při dobré kázni pacienta a vhodně volené kombinací lokální a fyzikální terapie, vystačíme s konzervativním postupem léčby. Někdy jsme však nuceni řešit operačně. Lokálně i celkově aplikujeme léky s antiflogistickým a antirevmatickým efektem, antiedematika, vasodilatancia, antiagregancia, nezřídka lokálně aplikujeme kortikoid. Zde ja však třeba pečlivě vážit a dávkovat terapii, kortikoid nesmí být nikdy aplikován intratendineálně, pouze do oblasti burz, šlachových dutin či peritenoneálního prostoru. V opačném případě může vzniknout těžká tenopatie či kortikoidová atrofie šlachy s její následnou rupturou. Zde je třeba upozornit na nebezpečí tzv. „mesenchymální narkózy“, kdy vedle úlevy a terapeutického účinku kortikoidů dochází ke zpoždění reparativních pochodů a vymizení bolestivých příznaků. Při přetěžování úponu v této fázi může dojít k dalšímu zhoršení stavu.
Fyzikální terapie je dalším stupněm v terapeutickém řetězci. Užíváme ultrazvuku, diadynamiku, magnetoterapie, diatermie, pulsního magnetického pole, distanční magnetoterapie. Fyzikální léčba však nezřídka může přinést vedle úlevy přechodně opačný efekt. Konzervativní terapii lze vhodně doplnit i fyzioterapií (postizometrická relaxace).
Nutno připomenout, že medikamentózní i fyzikální terapie jsou terapií adjuvantní. Základní metodou léčby zůstává odlehčující režim, příp. sádrová imobilizace. Pokud neuspějeme s terapií konzervativní, po 3-6 měsících indikujeme léčbu operační. Typ výkonu je dán anatomickým specifikem dané postižené oblasti.
Tenisový loket
Vzniká opakovaným podprahovým přetěžováním společného úponu extenzorů předloktí. Velmi časté je, jak sám název napovídá, u sportovců, ale i u manuálně pracujících, kteří jsou nuceni vykonávat jednotvárnou namáhavou činnost při práci.
Bolest je zprvu jen občasná a rychle mizí. Poté je však chronická a nemocného velmi stresuje. Někdy je nutno vyhledat lékařské ošetření. Léčíme obstřiky, dlahou, bandážemi, rehabilitací. Vážnější případy jsou indikovány k léčbě tzv. rázovou vlnou, případně k operaci spočívající v protětí bolestivého úponu extenzorů předloktí.
Hallux valgus – vbočený palec
Tzv. vbočený palec je velmi častým ortopedickým onemocněním. Nejde o vrozenou vadu, vrozené jsou pouze dispozice k ní a to zejména u žen. Jde o široké přednoží a varozní postavení I. záprstní kosti. Palec má poté tendenci „vracet se zpět “ a tvoří se typická deformita. Jistý je vliv nevhodné obuvi.
Predispozice ke vzniku valgozního palce může být dána i různou délkou a vzájemným poměrem článků prstů a jednotlivých metatarsů. U některých lidí je palcový metatars zkrácen, zatížení při stoji a chůzi se tedy přenáší více na hlavičky II. a III. metatarsu, jejichž přetížení vede k bolesti – metatarsalgii. Valgosita palce vede i k jeho rotaci, palec je někdy uhnut pod ostatní prsty. Téměř vždy jsou přítomny ostatní deformity jako kladívkové prsty, příčné plochonoží s hyperkeratozami na plosce.
Operace dělíme na výkony korigující přímo osu kosti (osteotomie), část kosti odstraňující a výkony na tzv. měkkých tkáních, tj. pouzdru a šlachách v okolí kloubu.
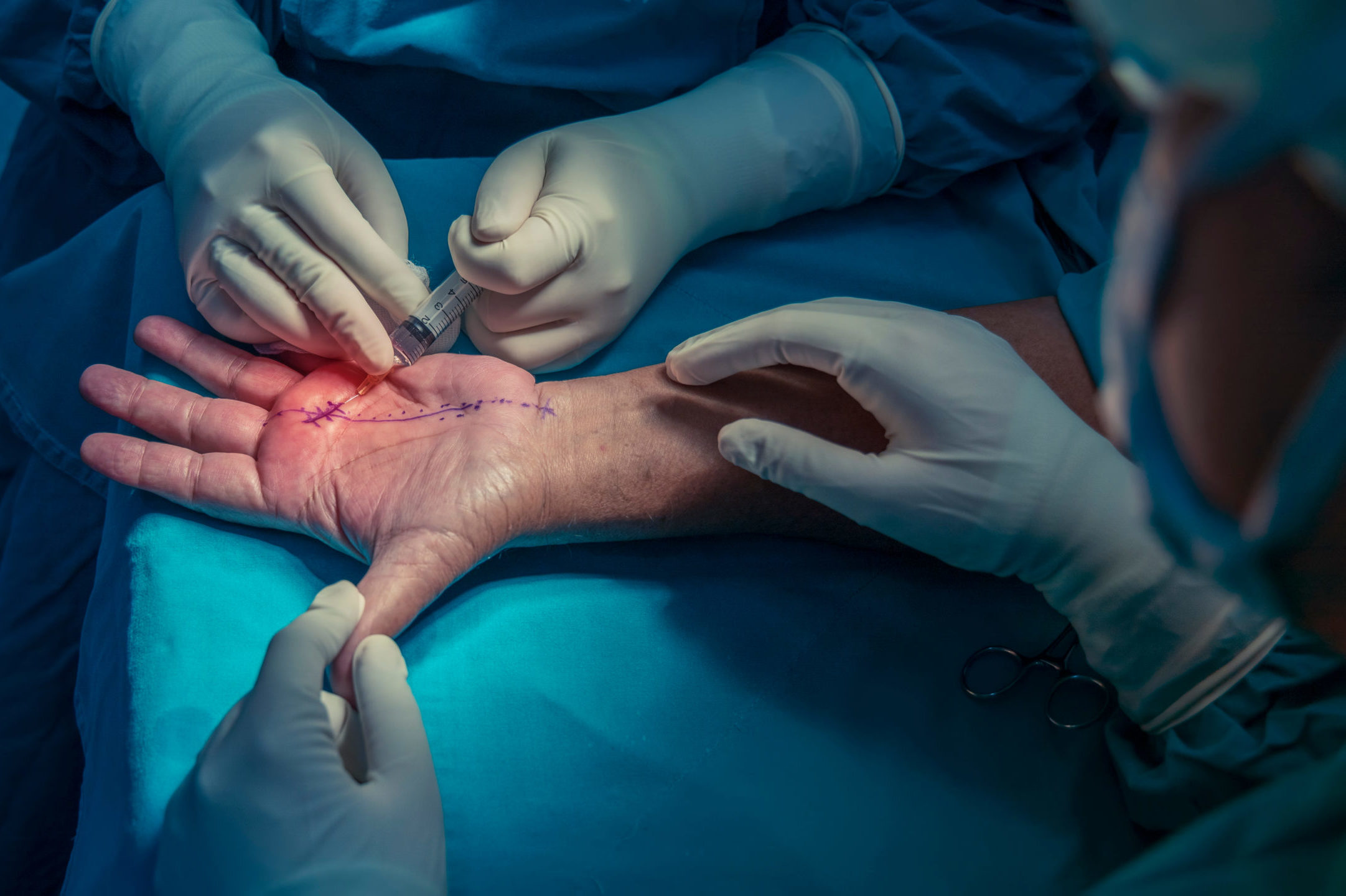
Syndrom karpálního tunelu
Jedná se tzv. útlakový syndrom. Způsobuje ho postižení či poškození středního nervu v karpálním tunelu. Tlakové poškození může vzniknout např. po úrazu zápěstí, zánětu šlach a vazů v této oblasti nebo poslední dobou častým chronickým přetížením zápěstí při nevhodné ergonomii, např. práce s počítačem. Uváděny jsou také hormonální změny v organismu, projevuje se častěji u žen.
Mezi příznaky patří oslabená citlivost, mravenčení, pálení, trnutí a bolesti prstů rukou, často i v klidovém stavu a v noci. Syndrom lze klinicky diagnostikovat např. studií nervového vedení či metodou EMG.
Pro úlevu od bolesti je vhodné přikládání ledu, ten tlumí bolest a urychluje hojení zánětu. Při pravidelné činnosti rukou je vhodné činit pravidelné přestávky, ohýbat prsty a třepat rukama.
Jedinou účinnou léčbou je dekomprese karpálního tunelu. Té lze v počáteční fázi dosáhnout udržováním ruky v klidovém stavu, injekce mikortikoidů a použitím fyzikální terapie. Při plně rozvinutém syndromu je nutné přetnutí zápěstních vazů, čímž se tlak na nerv odstraní.